Por resumir la historia que todo el mundo ya conoce, el origen de un brote de gastroenteritis en Cataluña que ha afectado a más de 4.000 personas en cientos de empresas se localizó en los water coolers, esos dispensadores de agua de garrafa tan típicos en las oficinas y, no lo nieguen, uno de los rincones preferidos de reunión y chismorreo en todo ecosistema laboral.

Garrafas de agua. Imagen de Wikipedia.
En este caso las aguas procedían del manantial andorrano de Arinsal, embotelladas por la empresa Aigües del Pirineu y distribuidas por la empresa Eden Springs. La Universidad de Barcelona confirmó, y la Agència de Salut Pública de Catalunya difundió, que el malvado responsable es el norovirus, detectado en el agua a títulos muy elevados en sus dos variantes, unas 5.000 copias por litro del genogrupo I y unas 10.000 del II (en fin, una barbaridad). Teniendo en cuenta que el norovirus es capaz de provocar síntomas con unas cuantas copias, a muchos les hubiera bastado un pequeño sorbito para enfermar.
Aunque la hipótesis más creíble era culpar a las garrafas reutilizables, las últimas noticias han localizado la contaminación en el propio manantial, lo cual resulta del todo raro, sobre todo teniendo en cuenta que en el agua no se ha detectado presencia bacteriana. Otro dato extraño es que la titulación del virus en el acuífero ha resultado enormemente inferior a la de los análisis en Cataluña. Esperemos que la investigación nos ofrezca más datos en los próximos días.
Lo primero que me ha sorprendido del caso, sin tratar de minimizar el suceso, es el bombo con el que muchos medios han tratado el origen del brote: «contaminación fecal humana». And the Oscar goes to… este titular de la Cadena SER: «Caca humana causó la intoxicación del agua Eden». Como lo leen. Pero vamos a ver: ¿de dónde pensaban que procede la contaminación de comidas o bebidas con microorganismos patógenos? ¿Acaso alguien piensa que las coliformes o las salmonelas surgen por generación espontánea, como los pulgones de Aristóteles de las gotas de rocío? En el caso del norovirus, se puede asegurar que el origen es humano. Pero ¿importa demasiado la especie de la que procedan las heces que han entrado en contacto con lo que nos llevamos a la boca?
Por situar las cosas en sus justos términos: es probable que, sin saberlo, alguna vez hayan padecido una infección por norovirus (los legisladores del mundo vírico recomiendan llamarlo por su nombre propio, virus de Norwalk, pero haremos la vista gorda). Muy oportunamente, justo ayer se ha publicado un estudio que cifra en 699 millones de personas los afectados por norovirus cada año; es decir, casi uno de cada diez habitantes del planeta cada año, con 219.000 muertes que, como siempre, tocan a los más débiles. Los norovirus son la principal causa de gastroenteritis vírica en el mundo, y en los países desarrollados probablemente la principal causa de gastroenteritis, punto.
Los norovirus son típicos de los lugares donde la gente se reúne. Junto con los rotavirus, forman el comando especial de virus de las guarderías, pero también son clásicos en caterings, campamentos, convenciones y, sobre todo y muy especialmente, cruceros. Si alguna vez han oído de un crucero suspendido por un brote de gastroenteritis, eso es, casi con total certeza, norovirus. Para que se hagan una idea de lo común que es el problema, el Centro para el Control de Enfermedades de EEUU (CDC) registra en 2015 12 brotes de gastroenteritis en otros tantos buques de crucero; 11 de ellos fueron norovirus. En lo que llevamos de 2016 ya llevamos ocho barcos afectados; en cinco de ellos se ha confirmado que la causa ha sido norovirus.

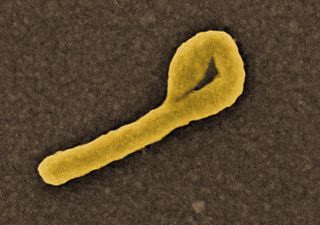
Impresión en 3D de la estructura de un virus de Norwalk (norovirus). Imagen de NIAID / Wikipedia.
Y todo ello porque los norovirus son altamente contagiosos. En los cruceros suelen transmitirse por una simple cadena de contactos: boca-mano-pinzas_para_servirse_los_croissants_del_desayuno-mano-boca (la primera «boca» puede también sustituirse por su extremo contrario). Y por cierto, se ha demostrado que lavarse las manos con agua y jabón es más eficaz como método de prevención que frotarlas con productos basados en el alcohol, ya que el virus carece de la envoltura de lípidos sobre la que actúa el alcohol.
Son virus que aguantan bastante bien a la intemperie, y que además tienen la habilidad de transmitirse de persona a persona por minúsculas gotitas de agua en el aire (aerosol). Si la contaminación fecal les parecía asquerosa, a ver qué opinan de este otro caso: en 2000 se publicó un estudio que describía un brote de gastroenteritis en un restaurante donde una persona había vomitado en el suelo. Al estudiar el caso, los investigadores descubrieron que la ubicación de los afectados formaba un círculo alrededor de la mesa del enfermo, con más contagiados cuanto más cerca. La explicación: el norovirus se transmitió por diminutas gotitas de vómito que flotaron por el aire hasta las bocas de los demás comensales.
Muchos de los brotes de norovirus proceden de contaminación de alimentos, sobre todo vegetales, mejillones y ostras. En EEUU, entre 1973 y 2012 se registraron 260 brotes de gastroenteritis por norovirus causados por verduras. Otro estudio en Eslovenia publicado en 2015 descubrió que más de uno de cada diez mejillones recogidos en la costa del Adriático contenía norovirus. Otra fuente que se ha detectado con frecuencia en Europa es la fresa o frambuesa congelada, a menudo de origen chino. Y por si se lo están preguntando, sí, todos estos casos también se deben a contaminación fecal humana, que en algunos países se filtra a las redes de abastecimiento de agua. No solo en el tercer mundo: hace unos años se produjo un caso en una fábrica de Euskadi.
¿Y qué hay del agua embotellada? Las autoridades catalanas dijeron en rueda de prensa que es la primera vez en el mundo que se detecta contaminación por norovirus en agua mineral embotellada. La verdad es que no es del todo cierto: hay al menos otro caso anterior descrito en 2011 de un brote de norovirus por agua de manantial embotellada en China (y un segundo caso sospechoso no confirmado en el mismo país). Pero independientemente de esto, hay algo que estos responsables no contaron: no se han detectado anteriormente norovirus en el agua embotellada… porque no suelen buscarse. Las legislaciones habituales en los países, incluida España, obligan a un control microbiológico de las aguas embotelladas, pero sólo para la verificación de bacterias, no de virus.
El motivo de esto último es probablemente práctico. Mientras que controlar la presencia de bacterias es muy sencillo, ya que basta un simple cultivo, para detectar virus en el agua embotellada se requieren procedimientos más complicados, que incluyen una filtración/concentración y detección del ARN por técnicas moleculares. En los últimos años se han publicado diversas apuestas de protocolos de detección de virus en aguas embotelladas para consumo, pero aún no se ha adoptado un estándar. Y si bien es cierto que algunas bacterias, como las coliformes y los estreptococos fecales, pueden servir de indicadores de una contaminación que podría también acarrear norovirus, el problema es que estos son más persistentes: a las bacterias no se les da muy bien sobrevivir simplemente en agua; en cambio, los norovirus aguantan durante meses, quizá años.
Uno de los problemas para la detección de los norovirus en muestras de agua embotellada es que tienen además la molesta manía de pegarse al plástico; según un estudio, un 90% de la carga total de virus se queda adherido a las botellas de PET. Esto puede causar que la contaminación pase inadvertida o se subestime, lo que obliga primero a aplicar un procedimiento para despegar los posibles virus del envase.
Supongamos que una garrafa se rellena una y otra vez con agua contaminada que va añadiendo más copias del virus al plástico. Si en el laboratorio se aplicara un método de elución para recuperar este virus adherido, el resultado podría ser una carga viral mucho mayor que la presente originalmente en el agua. Es sólo una especulación, pero la investigación deberá aclarar la discrepancia entre las cifras de titulación del virus facilitadas por el gobierno andorrano y la Universidad de Barcelona.