Elodie Barniet, enfermera pediátrica de MSF.
De octubre de 2014 a enero de 2015, la enfermera pediátrica Elodie Barnet, colaboró en la apertura de la maternidad de MSF en hospital de Dasht-e-Barchi, uno de los barrios más pobres de Kabul, la capital de Afganistán, donde la mayoría de las familias no pueden permitirse pagar por una atención sanitaria privada.
La maternidad incluye una unidad de cuidados intensivos neonatales (UCIN) y una sala de cuidados a través del método “canguro” en donde se hacen cargo de las posibles complicaciones que puedan surgir.

- Maternidad de MSF en Kabul. Fotografía de Mathilde Vu/MSF
En Dasht-e-Barchi, el cielo suele estar despejado en invierno. Aunque hace frío, hay mucha luz y a lo lejos se pueden ver montañas cubiertas de nieve. Por la mañana se puede oír la llamada del muecín entre el ruido de los coches y las motos. Es entonces cuando la ciudad se despierta, muy poquito a poco y mientras el sol se levanta, impregnada de los aromas de las especias y del olor a carne a la parrilla que llegan hasta el hospital desde el mercado vecino.
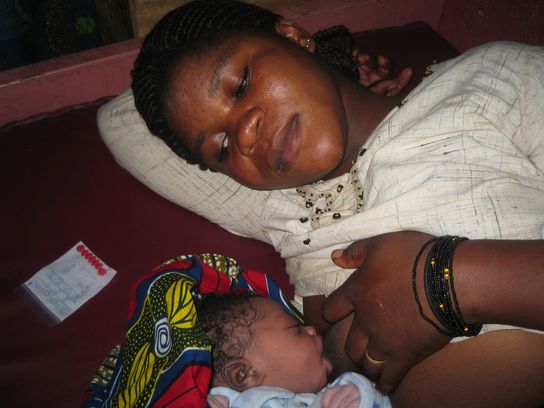
Estuve allí durante casi 4 meses y una de mis principales misiones fue la de iniciar y formar a un equipo sanitario sobre el “método canguro”, que consiste en colocar a los bebés prematuros en contacto piel con piel con sus madres para promover los vínculos afectivos, la lactancia materna y reducir la estancia hospitalaria. Es una técnica de tratamiento sencilla: el contacto directo permite a los niños mantenerse calientes y ganar poco a poco el peso necesario para llegar a ser capaces de mamar por sí solos.
La unidad de cuidados intensivos neonatales (UCIN) que hemos montado ofrece atención gratuita para los bebés que nacen con bajo peso, para los recién nacidos prematuros, para los bebés con infecciones respiratorias o fiebre, para los que tienen retrasos en su crecimiento y para aquellos que no logran tomar leche materna. Y se quedan allí hasta que adquieren el peso suficiente para ser dados de alta.
Debido a la falta de instalaciones y a una costumbre cultural que está fuertemente arraigada, más de la mitad de las mujeres afganas dan a luz en casa. Por ese motivo, este tipo de atención médica para los recién nacidos es muy necesaria, especialmente ante posibles complicaciones. Además, recibir asistencia sanitaria durante un parto puede llegar a costarle a la familia entre 800 y 1.000 afganis (entre 10 y 20 euros), y aunque puede parecer que no es mucho, aquí muchas personas viven con el equivalente a un euro al día, así que para ellos sí que es una cifra elevada.
Más de 30 partos diarios
Los últimos días de enero, tuvimos un promedio de 30 partos al día, para un total de 739 alumbramientos a lo largo del mes, aunque, cuando empezamos a dar asistencia, habíamos previsto que “sólo” tendríamos unos 600. Afortunadamente, el porcentaje de complicaciones es, como máximo, del 30%. Una vez que han dado a luz, es muy difícil conseguir que las madres permanezcan en el centro más de unas pocas horas. Suelen irse rápidamente a sus casas para seguir cuidando de sus familias.

- Instalaciones en la maternidad de MSF en Kabul. Fotografía de Mathilde Vu/MSF
Las mujeres suelen acudir acompañadas por su madre o su suegra, así como por su esposo u otro hombre de la familia. Si hay alguna complicación, necesitamos el consentimiento de un hombre para realizar una cesárea. Esto ocurre por ejemplo cuando hay un prolapso del cordón umbilical; es decir, cuando el cordón sale antes que el bebé.
Cuando eso sucede, la cabeza puede llegar a comprimir el cordón, cortando el suministro de sangre y por lo tanto de oxígeno para el bebé. Y esa es una situación que requeriría claramente una cesárea de urgencia.
Una de las emergencias obstétricas que tratamos durante aquellos meses fue el caso de Janbakht*, una mujer afgana de 28 años que había estado tratando de tener un hijo durante los últimos diez años. Había tenido varios abortos involuntarios o había alumbrado siempre a un feto muerto. Su cuello uterino ya estaba completamente dilatado cuando llegó, pero una vez más el bebé no respiraba al nacer. Le reanimamos usando la técnica de RCP (respiración cardio-pulmonar) y, tras diez minutos que se hicieron eternos, el bebé por fin comenzó a respirar. Lo trasladamos a la UCIN, donde le mantuvimos el oxígeno. Debido a esos primeros problemas respiratorios, el recién nacido no podía tomar pecho, así que durante varios días le alimentamos con la leche de su madre por sonda nasogástrica. A pesar de que estaba mejorando, no conseguíamos que se despertarse…
Finalmente, casi una semana después, de repente lloró y abrió los ojos. Fue un momento de intensa alegría para su madre. Al poco, pudimos empezar a darle leche con una cuchara. Tardó dos semanas en poder tomar el pecho por su cuenta, y aún necesitaba oxígeno. Al final, y tras veinte días, pudo respirar por su cuenta. Su madre, feliz y orgullosa, pudo llevárselo a casa.
Las madres permanecen en el centro durante muy pocas horas
Nuestras matronas se quedan con las madres durante el parto, hablando con ellas y animándolas hasta que dan a luz. En algunos casos, estar con ellas, puede ser muy importante.
Una noche, Azra* llegó sola al centro de maternidad de MSF. No sabía dónde estaba su marido. Estaba agotada y nerviosa, porque había tenido que dejar su hija de dos años en casa sola. Su cuello uterino estaba completamente dilatado, así que la pasamos a quirófano de inmediato para que pudiera dar a luz.
El bebé pesó más de 4 kilos, y al nacer, descubrimos que tenía riesgo de sufrir una hipoglucemia. Esto ocurre a menudo cuando la madre es diabética. Los recién nacidos producen una gran cantidad de insulina para regular su nivel de glucosa, por ese motivo hay que alimentarles rápidamente a través de una dieta variada y rica para que puedan seguir produciendo insulina y tener el mismo nivel de consumo de glucosa.
Desde el mismo momento en el que su madre pudo amamantarle, empezamos a darle también agua azucarada. Quisimos mantener en observación tanto a la madre como al niño durante al menos 24 horas, pero la madre nos dijo que tenía que marcharse de vuelta a su casa para cuidar de su hija mayor. Así que le dimos una comida caliente y un par de cositas para el bebé. Dos horas más tarde, la vimos marcharse y ya nunca regresó.
Nuestra maternidad tiene cuarenta y dos camas, de las cuales diez están en la UCIN y cinco en la unidad “canguro”.

- Elodie Barniet, enfermera pediátrica de MSF en la maternidad de Kabul. Fotografía de Mathilde Vu/MSF
El equipo consta de treinta matronas, ocho ginecólogos, nueve enfermeras quirúrgicas, cuatro ayudantes de anestesista, doce enfermeras neonatales que facilitan cuidados intensivos, y tres pediatras. Además hay aproximadamente otras sesenta personas trabajando en el centro: trabajadores de esterilización, personal de mantenimiento, traductores, encargados de los ingresos, de la información y de la administración de personal.
En total, cerca de 170 empleados afganos y una decena de trabajadores internacionales están dedicados a este proyecto.
Enfermera desde 2008, Elodie Barniet se especializó en el cuidado infantil en 2010, y trabajó durante tres años y medio en los servicios de urgencias pediátricas en París. Hizo su primera misión de seis meses con MSF en 2013, en Chad, en un programa de tratamiento de malaria para niños menores de cinco años.
Su segunda misión con MSF fue en la República Centroafricana, trabajando en el tratamiento de niños con desnutrición. Desde hace unas semanas está de nuevo en terreno en Agok, Sudán del Sur.
* Los nombres de las madres han sido cambiados para proteger su anonimato.
En Afganistán, además de en la maternidad en Khost, en el este de Afganistán, MSF también trabaja en el hospital Ahmed Shah Baba, situado en el este de Kabul y en el hospital Boost de Lashkar Gah, en la provincia de Helmand. Por último, la organización gestiona un hospital de traumatología en Kunduz, donde ofrece tratamiento quirúrgico.
En todos estos lugares, MSF dispensa atención médica básica gratuita. Nuestras actividades en Afganistán se basan únicamente en la financiación privada; no se acepta ninguna ayuda gubernamental.