En este blog ya os hemos hablado de las pruebas del talón, uno de los procedimientos que se realizan en los recién nacido cuando nacen para descartar una serie de enfermedades. La que nos ocupa hoy y a la que vamos a dedicar este post es al cribado auditivo neonatal, prueba diseñada para detectar a aquellos bebés que no oyen.
Según datos de la Asociación Española de Pediatría, 5 de cada 1.000 recién nacidos vivos presenta algún grado de sordera, estando el 80% de los casos presente al nacimiento.
Un niño que no oye es incapaz de aprender a hablar, por ello, la detección precoz de esos niños es fundamental para poder llevar a cabo las pruebas diagnósticas y el tratamiento adecuado que permita que en un futuro desarrollen una adecuada comunicación oral adecuada.
Para dar respuesta a esta necesidad, desde hace ya muchos años, se realiza una prueba mientras los niños están ingresados en el hospital para detectar aquellos que no oyen y derivarles al otorrinolaringólogo.
¿En qué consiste la prueba?
Como ya hemos dicho, lo habitual es que el cribado auditivo se realice durante esas 48-72 horas en las que bebé y mamá están ingresados en el hospital. Si por cualquier motivo no se pudiera hacer durante el ingreso, debería realizarse al menos antes del mes de vida del crío.
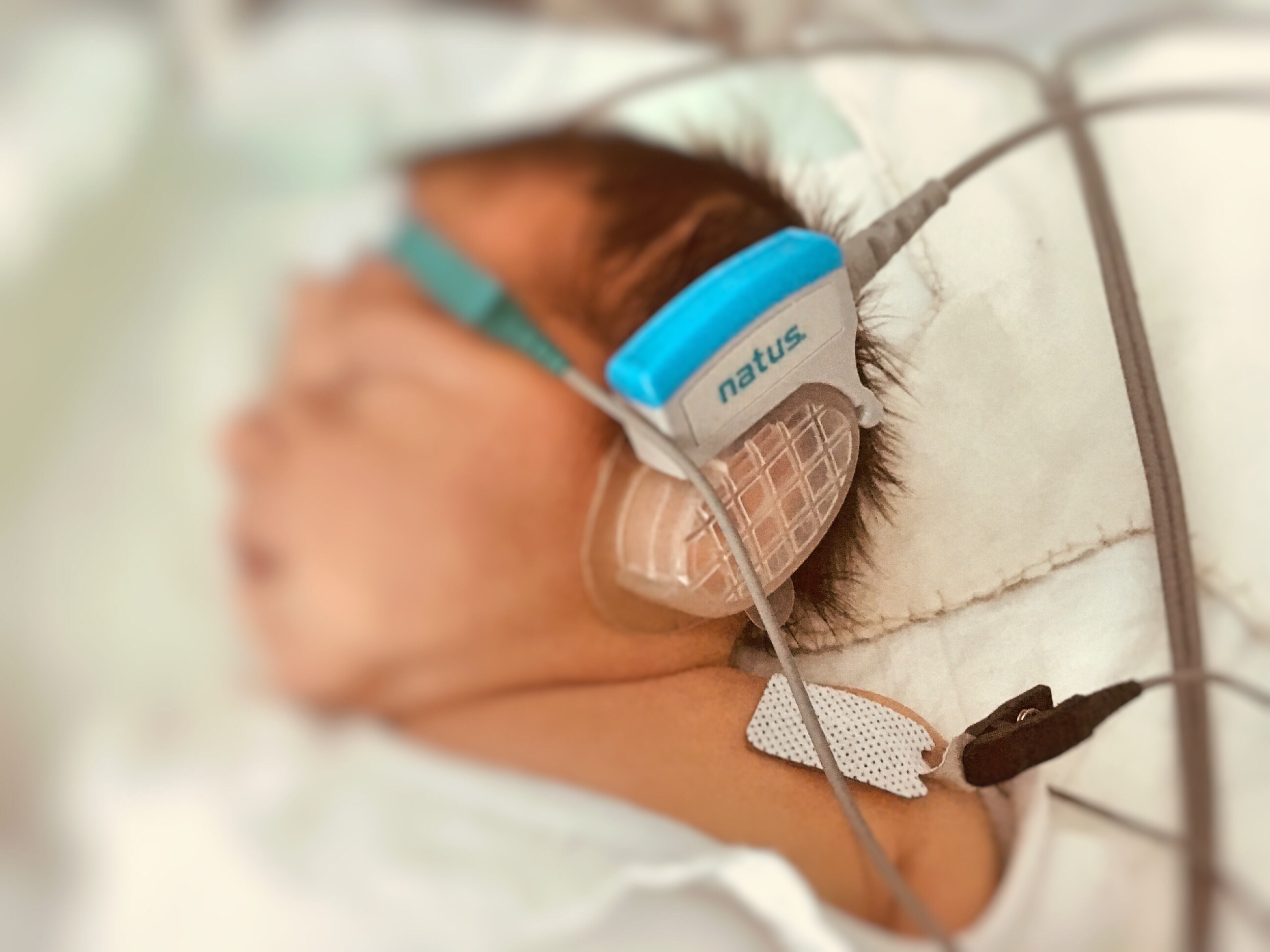
En la actualidad, la gran mayoría de las maternidades utilizan como prueba de cribado los potenciales auditivos evocados del tronco cerebral automatizados (PAETC-a). Esta prueba evalúa que el sonido que emiten unos «auriculares» que se colocan al recién nacido es registrada por el tronco cerebral, y por tanto se da por hecho que cualquier sonido que pudiera escuchar el recién nacido es registrado por el cerebro.
Esta prueba tiene una gran fiabilidad y se considera que no hay «falsos positivos», es decir, que si vuestro hijo supera la prueba, podéis estar tranquilos porque vuestro hijo oye.
Los PAETC-a es una prueba sencilla, que no causa dolor ni ningún otro efecto en el recién nacido. Para realizarla, el personal encargado colocará unos «auriculares» al recién nacido en las orejas y una serie de cables y pegatinas (en el hombro, la espalda y la frente) para registrar esa actividad que os mencionábamos.
En estas imágenes de arriba podéis observar como es la maquina que se utiliza para hacer la prueba. Tanto las pegatinas como los «auriculares» son desechables y no se reutilizan para otros niños.
Interpretación de resultados
Esta prueba solo nos informa de si el sonido que emiten los «auriculares» llega al cerebro. Por eso, el resultado de la prueba es «PASA» o «NO PASA». Con alguna de las máquinas empleadas puede que el resultado se exponga como «OK» o «DERIVAR». En este caso, OK sería que pasa la prueba y DERIVAR que no la pasa.
¿Pero qué significan realmente estos resultados? Cuando una prueba PASA (o sale OK) significa que el niño oye, y por tanto no hay que hacer más pruebas debido a la gran fiabilidad de la prueba.
Pero lo que realmente preocupa a los padres es cuando la prueba NO PASA o sale a derivar. Esto significa que la maquina no ha conseguido detectar en el cerebro el sonido que emiten los «auriculares». Pero ojo, esto no quiere decir que el niño sea sordo. Hay muchas circunstancias en las que el resultado de la prueba puede salir alterado pero por otras circunstancias distintas a que el niño no oiga, por ejemplo, cuando todavía queda algo de líquido amniótico en el oído o simplemente porque haya mucho ruido ambiental que no permite hacer la prueba correctamente.
En estos casos la prueba se suele repetir al día siguiente antes de que el bebé se vaya de alta y en el caso de que persista alterada se le remite a consulta para repetirla.
Segunda fase del cribado auditivo
A aquellos niños en los que la prueba ha salido alterada se les remite a la consulta del otorrino. El tiempo para hacerlo no debe superar los tres meses de vida. Con esto queremos decir que no hace falta ir corriendo a la semana siguiente del alta a repetir la prueba.
La gran mayoría de esos niños que tiene la prueba alterada al nacer, cuando se repite al mes o dos meses de vida suele ser normal. Con esto finaliza en ellos el cribado auditivo porque se considera que oyen con normalidad y en ellos no hay que hacer más pruebas.
En el caso de que la prueba vuelva a fallar entrarían en una tercera fase para confirmar el diagnóstico con otro tipo de pruebas más específicas y poder hacer una clasificación del tipo de sordera, que al fin y al cabo es lo que va a permitir poner un tratamiento u otro.
Niños con factores de riesgo
Existe un pequeño grupo de niños que, a pesar de haber tenido una prueba de cribado auditivo normal, se recomienda que se les repita el cribado antes de los tres meses de vida por existir una serie de factores de riesgo de que desarrollen lo que se llama «hipoacusia tardía». Estos factores de riesgo son
- Antecedentes de hipoxia perinatal.
- Antecedentes familiares de sordera neurosensorial o de causa no filiada.
- Síndromes asociados a hipoacusia.
- Infecciones del grupo TORCH durante el embarazo.
En este link podeis encontrar el documento informativo para padres que entrega la Comunidad de Madrid sobre el Cribado Auditivo cuando nace un niño.
Y en este otro link podéis acceder a la página de la CODEPEH, de la Confederación Española de Familias de Personas Sordas.
El copyright de las fotos empleadas en este post pertenece a Dos Pediatras en Casa y no se permite su reproducción.