Si han seguido los artículos anteriores publicados aquí sobre el ébola y su primo asturiano, el lloviu, recordarán que dejé colgada una pregunta: ¿cómo mata el ébola? Mientras las maquinarias de los centros públicos de investigación y las compañías biotecnológicas trabajan a pleno gas para preparar un repertorio de fármacos y vacunas con los que salir al paso de la próxima epidemia de ébola (que llegará, no lo duden), aún seguimos sin comprender lo fundamental: por qué el ébola es tan agresivo con el organismo humano mientras que una variante suya muy parecida, el reston, apenas nos causa molestias. Y sobre el lloviu, solo tenemos una gran X.
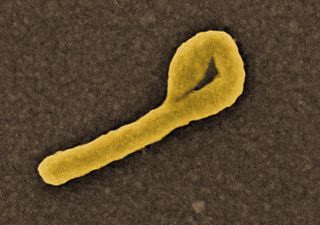
El virus del Ébola, en una imagen coloreada de microscopía electrónica. Imagen de NIAID / Wikipedia.
El Virus de Inmunodeficiencia Humana (VIH) pronto reveló sus armas. Desde el principio se supo que era un virus linfotrópico, es decir, que infectaba a los linfocitos, y al neutralizar el sistema inmunitario específico permite que otros microorganismos patógenos se adueñen del organismo. En el sida no es el VIH el que mata; el virus se limita a desarbolar la inmunidad para que las infecciones oportunistas se encarguen de acabar el trabajo.
Por otra parte, sabemos que algunos de los síntomas asociados a infecciones virales no están provocadas por el patógeno, sino por nosotros mismos. La fiebre, por ejemplo, es una respuesta de nuestro propio organismo, que sirve para combatir el virus y al mismo tiempo nos alerta de que algo no va bien.
¿Qué hay del ébola? Parece bien establecido que el virus del ébola entra en las células a través de una cerradura en la superficie celular llamada NPC1, una proteína cuya función normal es participar en el tráfico interno del colesterol (aunque existe posiblemente una segunda vía de entrada, otra proteína llamada TIM-1 o HAVCR1). NPC1 existe en casi todos los tejidos humanos, lo que en principio convierte a la mayor parte de las células en posibles dianas del virus. Una vez que el ébola ha entrado, hace lo que todos los virus: hackea la maquinaria celular para reproducirse y fabricar nuevas copias de sí mismo, lo que resulta en la muerte de la célula.
¿Es esto suficiente para explicar los devastadores efectos del virus? Podría parecer que sí. Pero no olvidemos que, mientras ocurre todo esto, el organismo no asiste pasivo a su destrucción, sino que pone en marcha una potente respuesta inmunitaria. Sabemos que el ébola neutraliza algunos de estos procesos; ya he contado aquí que en los humanos derriba la primera línea de defensa, la respuesta innata, y además afecta gravemente a varios tipos de células de la respuesta específica, lo que deja al sistema inmune en cuadro. Pero sabemos que el VIH destruye el ejército inmunitario y, sin embargo, las infecciones asociadas al sida tardan varios años en provocar el colapso del organismo.
Paradójicamente, y a pesar de que el ébola se considera un virus inmunosupresor, al mismo tiempo es capaz de disparar una potente respuesta inmunitaria, que continúa activa incluso cuando el virus ya ha desaparecido en los pacientes que logran curarse. Cuando las células muertas descargan su contenido, y las células encargadas de regular la respuesta inmunitaria se ven incapaces de contenerla, ocurre algo llamado tormenta de citoquinas: se produce una sobreactivación del sistema inmune que comienza a desestabilizar todo el sistema. Uno de los síntomas de la tormenta de citoquinas es que los vasos sanguíneos se hacen más permeables, lo que provoca hemorragias internas y externas; la presión sanguínea se desploma, el oxígeno no llega a los tejidos y se produce un fallo multiorgánico que lleva a la muerte.
Este cuadro tiene un nombre: choque séptico.
Si el ébola mata por un choque séptico causado por la tormenta de citoquinas, la conclusión es que el paciente muere debido sobre todo a la propia agresión del organismo, más que a la destrucción causada por el propio virus. La relación entre ébola y sepsis parece ya bien establecida, y algunos expertos sugieren que el tratamiento intensivo del choque séptico podría ayudar a combatir el progreso de la enfermedad (como aquí, aquí, aquí o aquí).
Pero tal vez esto tampoco sea todo. Hay casos descritos en los que la enfermedad del ébola se ha complicado con una sepsis provocada por bacterias (como este). Las infecciones por bacterias y hongos son típicas causas de choque séptico. En los pacientes de ébola, la permeabilidad de los vasos sanguíneos inducida por la tormenta de citoquinas puede permitir el paso a la sangre de bacterias que normalmente se encuentran en nuestras superficies expuestas o en nuestro intestino, donde no causan daño; pero si colonizan el organismo, pueden matarnos.
En resumen: al menos en algunos casos, la infección por el ébola puede abrir la vía a otra infección secundaria por bacterias, y esta podría ser una causa adicional del desastre que lleva al paciente al fallo multiorgánico y a la muerte.
Este puede ser un factor clave en la enfermedad del ébola, más importante de lo que hasta ahora podía sospecharse. Así se deduce de un estudio elaborado por la compañía bioinformática española Era7, con sede en Granada. Los investigadores han analizado las secuencias genéticas publicadas a partir de 99 muestras de suero de pacientes afectados por ébola, y han encontrado firmas genéticas bacterianas absolutamente en todas ellas, las 99; todos los pacientes tenían su sangre invadida por bacterias.
Los perfiles genéticos bacterianos hallados por Era7 en las muestras de los pacientes incluyen tipos comunes en los humanos como estreptococos, estafilococos, seudomonas, clostridios, bacilos o proteobacterias. Y curiosamente, en muchos casos se trata de especies no cultivadas, motivo por el cual algunos tests de infección bacteriana en pacientes de ébola podrían no haber detectado nada.
El estudio incluye otros indicios muy interesantes; por ejemplo, en algunos casos parece que el progreso de la enfermedad se relaciona más con la gravedad de la invasión bacteriana que con la carga viral del propio ébola. Los autores sugieren que esta infección secundaria podría tener un peso insospechado hasta ahora en la enfermedad. Y de ser así, abriría una nueva vía para el tratamiento del ébola, ya que contra las bacterias sí disponemos de buenas armas: los antibióticos.
Los resultados de Era7 aún son preliminares, y deberían completarse con controles adecuados que excluyan la posibilidad de contaminación de las muestras. Por el momento, un primer borrador del estudio está disponible en la web de prepublicaciones bioRxiv. Si los resultados se confirman, podrían representar un avance significativo en el conocimiento de la enfermedad del ébola y una pista muy prometedora para diseñar nuevos protocolos de tratamiento.