por Veronica Ades (Sudán del Sur, Médicos Sin Fronteras)*
Martes. Era mi primer día de trabajo en el proyecto de MSF en Aweil, en Sudán del Sur. La ginecóloga a la que había venido a sustituir aún no se había marchado y aquel día se estaba encargando del trabajo hospitalario, mientras yo recibía de distintas personas mis preceptivos ‘briefings’, las reuniones con los miembros del equipo que tenemos nada más llegar a una nueva misión. El coordinador de la misión nos cuenta a Katie (la matrona que llegó conmigo) y a mí una versión abreviada de los últimos 200 años de la historia sudanesa. Justo cuando estamos terminando, recibimos un mensaje del operador de radio: nos necesitan en la maternidad.
Cuando llegamos al quirófano, la paciente ya está anestesiada y la ginecóloga saliente está intentando que tenga un parto vaginal. El embarazo ha llegado a término pero el bebé está muerto. En realidad, la paciente, de 18 años, lleva cuatro días de parto. Dado que no pudo expulsar al bebé de forma natural, nos imaginamos que ahora la extracción será difícil.
Lo intentamos con la ventosa Kiwi, que me parece muy adecuada para partos normales, porque es fácil de usar y no ejerce demasiada presión sobre la cabeza del bebé. Si aplicas demasiada fuerza, la ventosa se suelta sola: es como un control de seguridad, y si te ocurre varias veces, es señal de que tienes que practicar una cesárea. Pero en este caso, el bebé ha muerto. Y la Kiwi no deja de soltarse.
A continuación lo intentamos con el fórceps, una tenaza metálica que se coloca a ambos lados de la cabeza del bebé para guiarla hacia abajo. Pero la cabeza está tan encajada en la pelvis que ni siquiera lo podemos colocar, a pesar de que ambas lo intentamos varias veces.
A continuación probamos con la ventosa más fuerte de que disponemos, que tiene una copa de succión grande de silicona y un mecanismo de succión manual externo. Parece ejercer más fuerza que la Kiwi. Tiramos y tiramos. Avanzamos lentamente. Mi compañera tira de la copa de succión mientras yo sujeto hacia atrás la pelvis de la paciente para evitar que se caiga de la mesa: usa toda su fuerza y, por fin, logramos extraer al bebé.
Al haber estado la paciente tanto tiempo de parto, existe el riesgo de que tenga necrosis tisular y se forme una fístula obstétrica. Tiene el útero anormalmente desplazado hacia arriba dentro del abdomen, cerca del ombligo. Probablemente la causa sea que la mayor parte del bebé estaba colocado sobre la vagina, y no en el útero o la cérvix, y el tejido inferior está distendido. La examinamos con un espéculo y el cérvix tiene una apariencia relativamente normal, aunque agrandado y distendido. La paciente no sangra. Hemos terminado.
La anestesista comenta que la paciente ya presentaba septicemia cuando fue ingresada. Esto significa que, debido al prolongado parto, había desarrollado ya una infección uterina que se había extendido al flujo sanguíneo, causando cambios fisiológicos como hipotensión y una elevada frecuencia cardíaca, signos de una infección generalizada. Durante el procedimiento, la anestesista había tenido que suministrar dopamina a la paciente para mejorar su tensión arterial. Todavía no está fuera de peligro: necesitará antibióticos potentes, buenos cuidados y mucha suerte.
La enviamos a planta y comprobamos repetidamente su estado a lo largo del día. Se está estabilizando. Tiene fiebre, pero le estamos dando antibióticos y paracetamol. Está débil, pero puede hablar y está bien atendida por su familia.
Al día siguiente, su estado es regular…
* Veronica Ades, de Nueva York, es ginecóloga. Esta es su primera misión con Médicos Sin Fronteras.
____
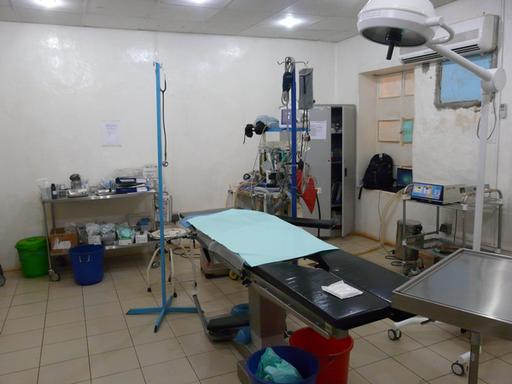
Foto: Quirófano en el Hospital Civil de Aweil, en el que MSF trabaja junto con el Ministerio de Salud para reducir la mortalidad materno-infantil. Mayo de 2012, Sudán del Sur (© Takuro Matsumoto /MSF).