Por Pablo Tosco desde Awerial, Oxfam Intermón.

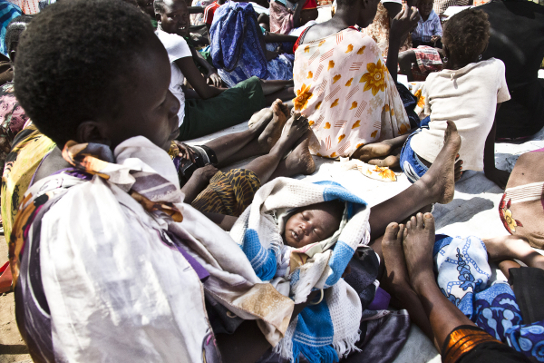
Por culpa del conflicto, miles de personas han abandonado sus hogares. (Mackenzie Knowles-Coursin/Oxfam)
En la parte posterior de una postal de Mingkaman de Sudán del Sur se podrían escribir tres titulares que conmueven y desgarran: desde el país más joven y con su guerra antigua. Desde un país rico (en recurso como el petróleo) y con los niveles de pobreza más altos. Desde un país donde sus gentes lo atraviesan desde hace años como refugiados en sus propias tierras.
Del otro lado del río Nilo, Bor. Otra ciudad sur-sudanesa que llora a sus muertos inocentes víctima de un conflicto entre hermanos. De este lado, Mingkaman: una planicie extensa junto al río que ya aloja a más de 90.000 personas desplazadas.
En este mar de improvisados refugios en forma de iglú construidos con esqueletos de ramas y cubiertos por lonas plásticas blancas, las familias se intentan recuperar del horror vivido.
Cruzaron el río como pudieron y con lo que alcanzaron a rescatar de sus casas. Hay quienes salvaron algo de ropa, otras morteros para moler cereales, una mosquitera, alguna cacerola, un bolso de plástico para protegerse de las lluvias, esas cosas de valor que por algún instinto es lo primero que pensaron en no dejar.
El sol cae cenital y el calor parte la tierra, a lo lejos cuatro mujeres delgadas, altas y cubiertas con telas coloridas se encuentran, se abrazan, recorren mutuamente con la mirada sus cuerpos solo para comprobar que están bien, que están vivas. Desde los enfrentamientos del otro lado del río no sabían nada las unas de las otras.
A lo lejos se escucha el bullicio de mucha gente. Entre los pocos arbustos, miles de personas hacen largas colas frente a pilas de sacos de cereales.

Si no se ayuda ahora habrá 7 millones de personas en riesgo a finales de año. (Pablo Tosco / Oxfam Intermón)
Oxfam Intermón, junto al PMA, comenzó esta semana el reparto de alimentos a 90.000 personas.
Estas familias, amenazadas por la escasez de alimentos, lo perdieron todo, no solo sus casas sino sus medios de vida, tierras para el cultivo y alimentación.
La temporada de lluvia se acerca y el conflicto no tiene vistas de resolverse.
A la explanada van ingresando camiones que descargan sacos de cereales. Lentejas y sorgo es la dieta para las próximas semanas, se habla del poder proteínico de la conjunción de los dos cereales pero al mirar los rostros se ve que eso no será suficiente.
Cada familia sentada espera su turno, se pondrán frente a los sacos y les explicarán cuanto le corresponde a cada una.
Ayer llegaron 500 personas huyendo entre balaceras, algunas escondidas entre los matorrales varios días con el agua hasta la cintura. Llegaron cruzando el Nilo en bote y se refugiaron debajo del primer árbol a muy pocos metros del río. Es un árbol frondoso de hojas pequeñitas que da mucha sombra y con raíces que salen de la tierra. Las raíces lucen brillantes, como si estuviesen lustradas, ahí reposaron miles de personas que recuperaron el aliento después de la huida.
El sol afloja un poco y el color del paisaje se torna anaranjado, la gente sale de sus tiendas, los niños arrastran juguetes improvisados con botellas de plástico y las mujeres comienzan a moler lentejas para la cena. El mar de tiendas se convierte en océano de fogatas para alojar cacerolas vacías que intentaran llenarse, miradas perdidas que buscaran nutrirse.
El viento anuncia aguaceros y el sonido de las bombas, que la guerra continúa. Vienen tiempos difíciles para estas familias que solo tienen una lona para atravesar esta realidad.
Sentadas frente al fuego esperando que esta pesadilla termine, siguen reescribiendo en el dorso de esa postal todas las promesas de justicia, libertad y prosperidad que hace dos años juraron defender quienes ahora hacen la guerra. Y esos escribas en medio del fuego cruzado siempre son las mismas personas inocentes, esas que cuentan sus muertos por balas y por hambre.